新闻动态
内分泌科医生提醒: 高血压不管怎么治, 最后都逃不过并发症?

你可能听过这样一句话:“只要吃药控制住数值,高血压就没事了。”——但现实往往比想象更复杂。很多人直到某天突然头晕眼花、说话含糊,才意识到,那些年忽视的“高压线”,早已悄悄引爆了身体的防线。

这件事,很多人都做错了。他们以为“血压降下来”就算大功告成,却不知道高血压从不是一场短跑,而是一场马拉松式的“慢性拉锯战”。更残酷的是,即使你以为赢了前半场,后半场的“并发症关卡”才真正决定命运。
生活里,他是那个每年体检都“高一点点”的大叔,是那个总说“吃咸点没事”的奶奶,是那个觉得“年轻人血压高是压力大”的上班族。他们共同的特点是:不痛、不急、不当回事。但身体,从来不会“放过”这种掉以轻心。
高血压的可怕,不在于它来得快,而在于它走得慢,却毁得狠。它像一位静悄悄的“内鬼”,在你毫无察觉的时候,悄悄撬动身体的每一个螺丝钉——心脏、脑袋、肾脏、眼睛,没有一个能全身而退。
你知道吗?血压升高的背后,其实是一场全身血管的“集体罢工”。当血管长期承受过高压力,就像水管年久失修、水压过大,管壁会变硬、变厚,甚至破裂。医学上称之为“动脉硬化”——它是所有高血压并发症的“总开关”。
而这个“总开关”一旦打开,后面就接二连三地亮红灯。心肌梗死、脑出血、肾功能衰竭、视网膜病变……它们不是“万一”,而是“如约而至”。你可以控制血压,但如果没真正理解它的底层逻辑,就像一个司机只顾看仪表盘,却忽视了刹车失灵。
再说通俗点,高血压不是孤军作战,它是慢性病中的“带头大哥”。长期高压状态会激活身体里的交感神经系统,导致肾上腺素分泌增加、心率加快、血管收缩。

可怕的是,大多数人都“感觉不到”它的存在。没有疼痛、没有剧烈症状,甚至连眩晕都可能是“偶然”。真正等到被发现,往往已经发展到了“器官受损”的地步。这就是高血压的“隐匿性杀手”本质——看似温和,实则致命。
有人会问:那为什么血压会升高?除了遗传、年龄、性别这些无法改变的因素,饮食、情绪、睡眠、运动、体重,这些生活习惯才是最大变量。尤其是现代人,工作节奏快、吃得咸、动得少、睡得晚,血压升高就成了“时代病”。
你可能不知道,长期熬夜,会扰乱体内激素的昼夜节律,导致肾上腺皮质激素分泌异常,这会间接引起血压波动。而情绪波动大,容易引发交感神经兴奋,也会让血压“飙车”。中医讲“怒则气上”,其实就是这个道理。

可怕的还不止这些。很多人以为年轻人“高血压是少数”,但近年数据显示,30岁以下的高血压发生率正逐年上升。而且年轻高血压往往“更危险”,因为他们更容易忽视,更容易拖延,更难长期坚持治疗。
在高血压的世界里,“控制住”不等于“根治”,更不等于“安全”。即使吃药了、数值正常了,如果血管已经“伤痕累累”,并发症还是会找上门来。这是很多人最容易踩的坑:误以为“血压低了=没事了”。
有一位中年男性,血压控制良好,平时还爱运动,但突然脑梗。医生一查,他的颈动脉已经严重狭窄。原因?他只盯着血压数字,却没注意体内的炎症反应、血脂异常和血管结构变化。这就是“隐匿关键信息”——你看不见,不代表它不存在
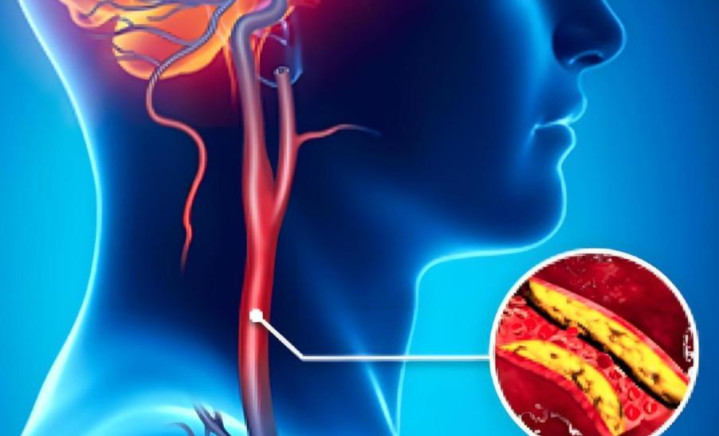
高血压的并发症,是“组合拳”,从来不会单独出场。往往是心、脑、肾三大系统联手“出问题”,才让人一夜之间从正常人变成患者。而这中间的“伏笔”,早在你忽视的每一次熬夜、每一顿重口味里,就已经埋下了。
那怎么办?是不是高血压就注定“逃不过”并发症?
答案是:不一定,但要看你做得够不够“早”,够不够“稳”。
日常预防其实不难,但难的是坚持。减少钠盐摄入,世界卫生组织建议每天不超过5克食盐;规律作息、保持情绪平稳、适度运动、控制体重,这些看似“老生常谈”,却是防并发症的“真经”。

中医强调“肝为风木之脏,主疏泄”,意思是肝气不畅容易影响全身气血运行。现代医学也发现,情绪波动大的人,血压波动往往更剧烈。这就是东西方医学在“情绪调节”这个点上,不谋而合。
服药,也不是“吃了就好”,而是“吃对+吃久+吃稳”。很多人三天打鱼两天晒网,或者一看到数值正常就停药,是最危险的做法。因为高血压药物的作用,是“控压+护器官”,不是单纯让你看一个数字好看。
而关于中药,有研究指出,像天麻钩藤饮、七叶神安片等复方制剂,在医生指导下,有助于调节血压波动。但必须强调,所有中药治疗都应在专业医生指导下进行,不能擅自使用或替代西药。

健康的生活方式,是治疗的“底盘”,药物只是“轮胎”。如果底盘没打牢,哪怕换最好的轮胎,也跑不远。这也是为什么医生总强调“非药物干预”——不是不相信药,而是知道,只有生活方式的改变,才能真正延缓并发症的出现。
高血压并不可怕,可怕的是你以为它不可怕。真正聪明的人,永远不会等到“症状来了”才行动,而是早早把“防线”建在疾病到来之前。
参考文献:
[1]王辰.高血压合理用药指南[J].中华内科杂志,2021,60(4):269-275.
[2]中国疾病预防控制中心.中国高血压患者管理现状报告[R].中国疾控中心,2022.
健康声明:本文所述内容仅用于公众健康知识传播,不能作为诊断、治疗或用药建议。如有身体不适,请及时前往正规医疗机构就诊,切勿自行判断或延误治疗。
上一篇:《了不起的中医》——千年古方今用! 肿瘤病人来自世界各地, 黄家医圈留下哪些经验?
下一篇:没有了
